腫瘍疾患/うさぎ
2020年9月25日 金曜日
ウサギの悪性黒色腫(その2)
こんにちは 院長の伊藤です。
本日ご紹介しますのは、ウサギの悪性黒色腫です。
以前にもこの悪性黒色腫については、記事(ウサギの悪性黒色腫(Malignant melanoma))を載せています。
興味のある方は、こちらをクリックして下さい。
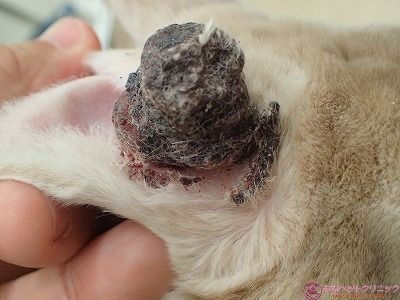
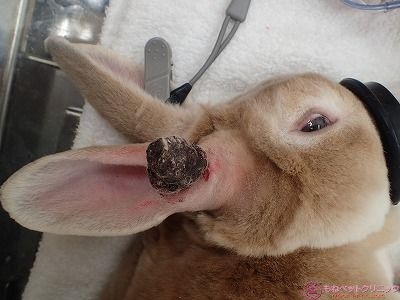
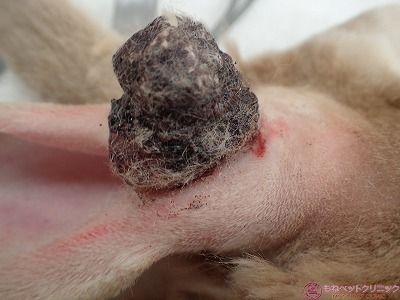
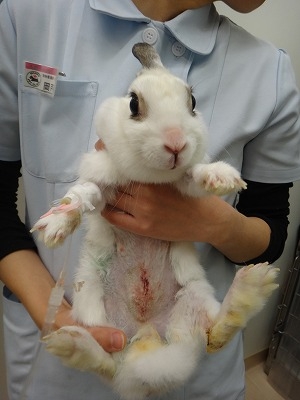
ミニレッキスのクリーム君(雄、2.9kg 9か月齢)は右耳の付根にかさぶたのような黒い塊が出来たとのことで来院されました。

下写真黄色丸が耳の付根に出来た腫瘤です。
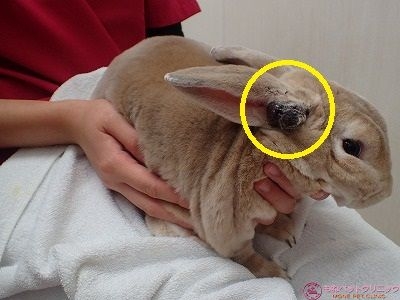

一見して、出血後に生じた痂皮のように見えます。
しかし、黒色を呈する腫瘍(黒色腫、メラノーマ)の可能性を考慮する必要があります。
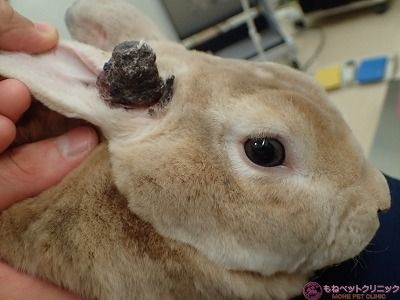
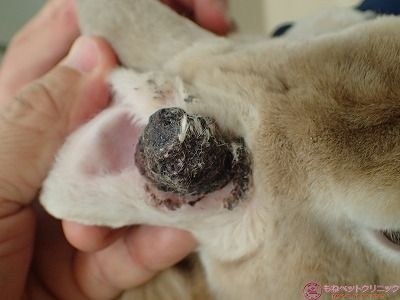
患部を針生検し、細胞診を行いました。
検査センターの結果は、メラニン色素産生細胞が認められ、悪性黒色腫の可能性も考えられるとのことです。
良性の皮膚メラノーマか悪性黒色腫なのか細胞診では確定ができないこと、もし悪性黒色腫であれば遠隔転移もあり得るのため、腫瘍が小さいうちに外科的摘出を行
うべきか、飼主様と話し合った結果、手術することとなりました。
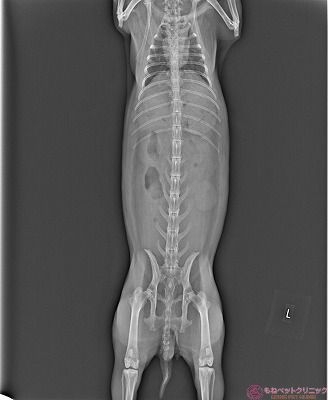
悪性黒色腫であれば、肺野もしくは腹腔内に、現時点で転移がないかレントゲン撮影を行いました。
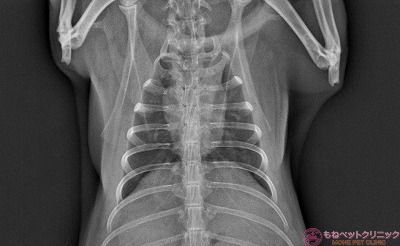
肺野の拡大像です。
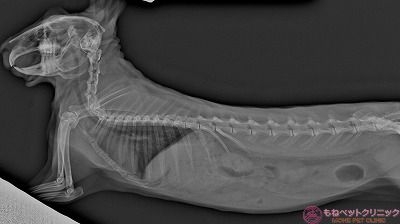
こちらも同じく肺野の拡大像です。
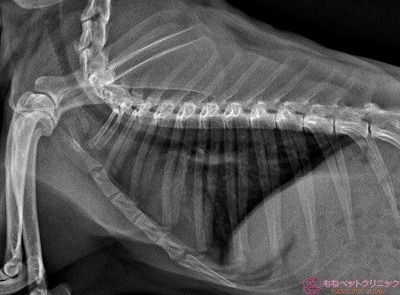
まだ悪性黒色腫と確定は出来てませんが、腫瘍の全身への転移はありません。
結果、手術を希望されました。
耳介部を付け根から、全切除する方法が理想です。
しかし、技術的に困難な場所(耳介軟骨の処置、止血処置等)であること、切除後のクリーム君の審美的問題を考慮しなくてはなりません。
患部を切除後に術野を半導体レーザー(ラウンドプローブ)を使用して、蒸散することで腫瘍を加熱壊死させる方法を選択させて頂きました。
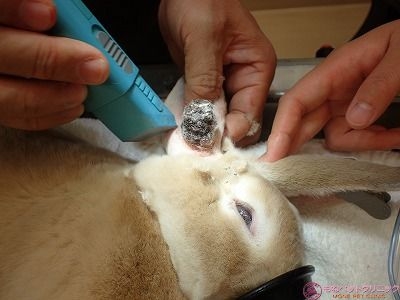
下写真は全身麻酔下のクリーム君です。

患部周囲を剃毛します。
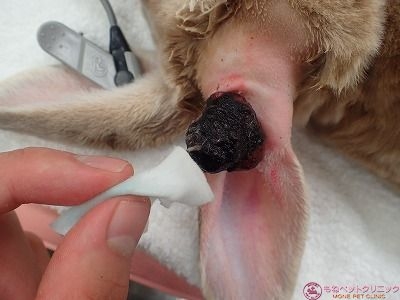
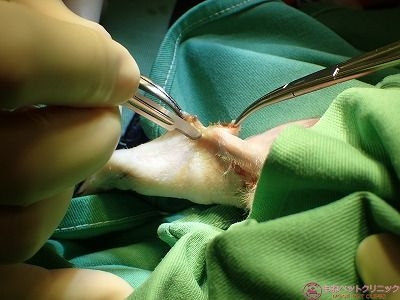
電気メス(バイポーラ)と硬性メスを交互に使用して、患部周囲を切除していきます。
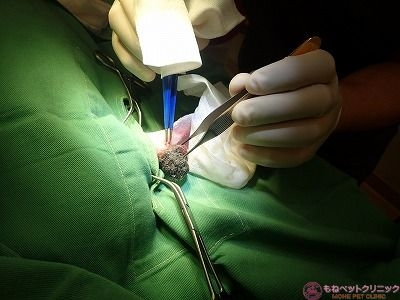
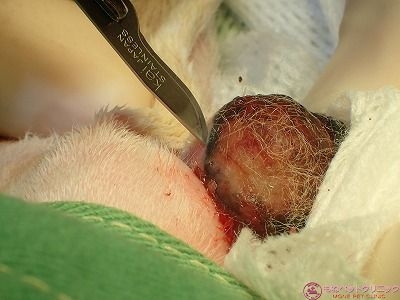
耳は非常に密に血管が走行しているため、ちょっとメスで血管に触っただけで派手に出血が起こります。
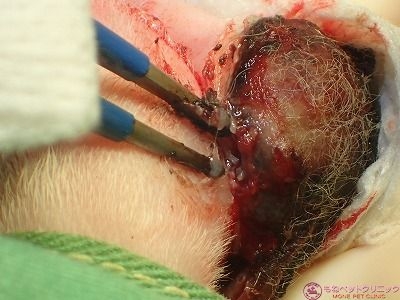
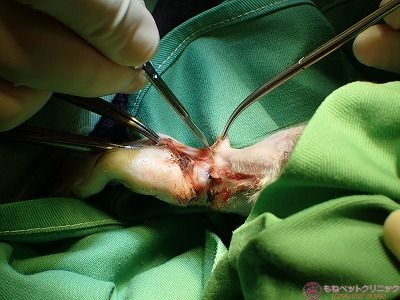
腫瘍の皮膚との接触面(基底部)をバイポーラで剥離します。
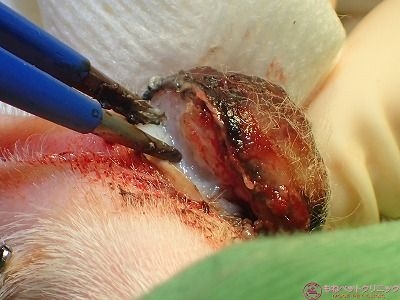
腫瘍の基底部は組織が黒変しているのが分かります。
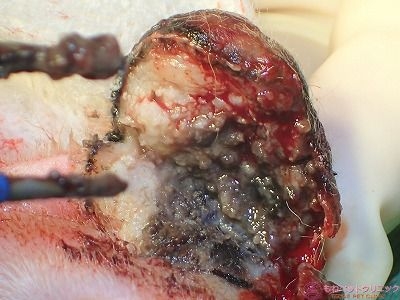
腫瘍はこれで切除出来ました。
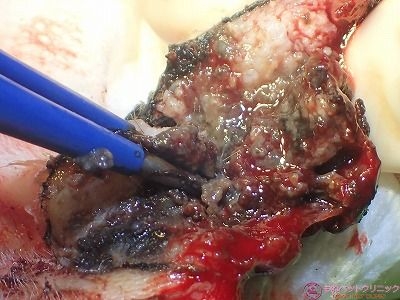
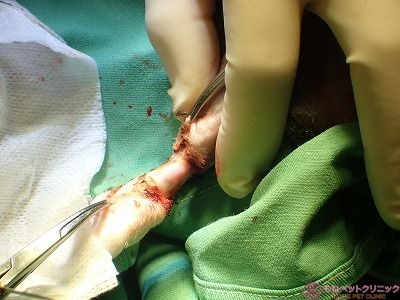
続いて術部を半導体レーザーのラウンドプローブで蒸散します。
ラウンドプローブの先端部は700℃の高熱となっています。
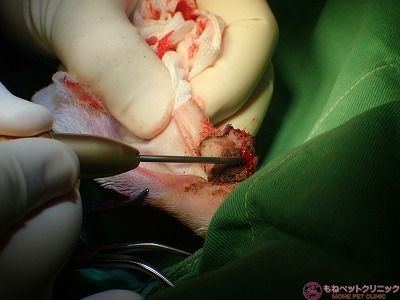
術野にプローブをあてているところです。
レーザーを熱源にして金属チップ先端を高熱に加熱し、過熱されたプローブ先端を組織に接触させ、腫瘍組織を気化させます。
体表部5㎜くらいならば無麻酔で蒸散が可能とされています。
以前、ウェルシュコーギーの顔面腫瘍をレーザーで蒸散した記事を載せています。
レーザーに関心のある方はこちらをクリックして下さい。
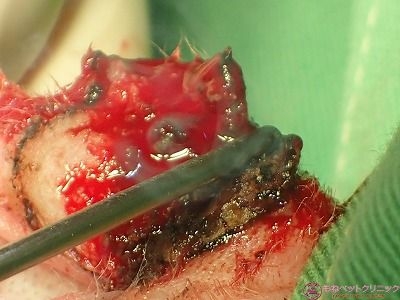
患部が高熱で炭化していくのがお分かり頂けると思います。
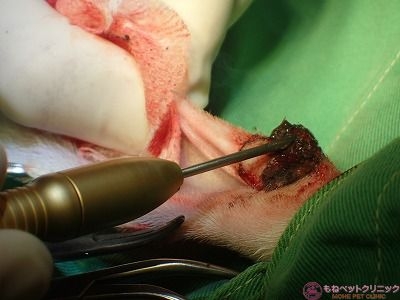
それでもじわじわと出血は認められます。
炭化した組織と出血している血液が混ざって、術野がタール状になっています。
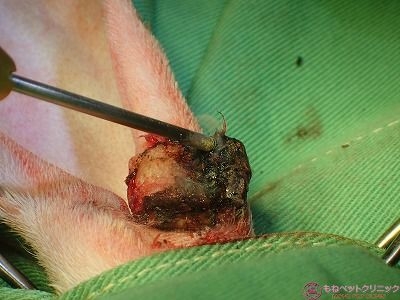
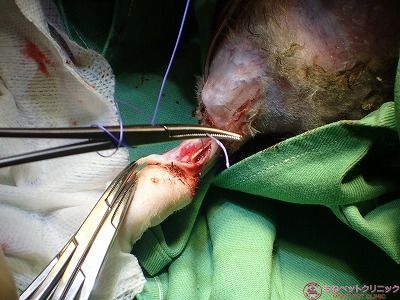
念のため、患部の出血を抑えるため局所止血材(ヘモブロック)を付けます。
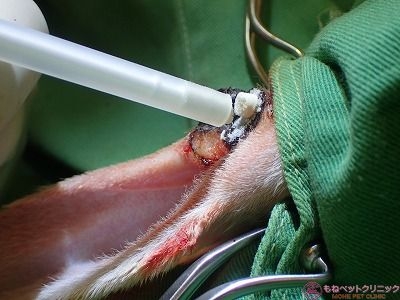
手術直後のクリーム君です。

麻酔から覚醒したクリーム君です。

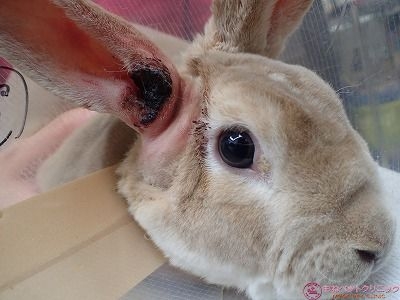
出血は治まり、摘出患部には炭化した組織が瘡蓋の様に張り付いています。
患部の蒸散がうまくいけば、炭化した組織が剥離する頃には新しい皮膚が出来ていると思います。
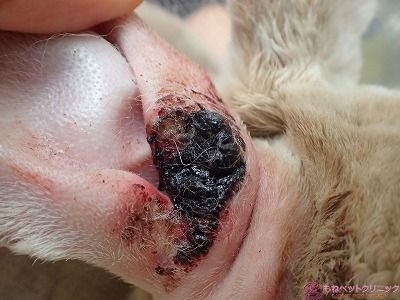
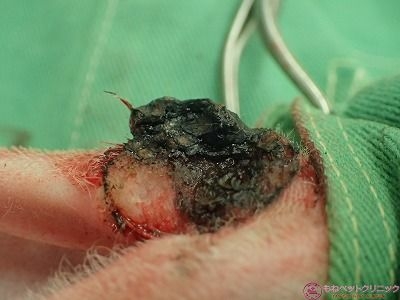
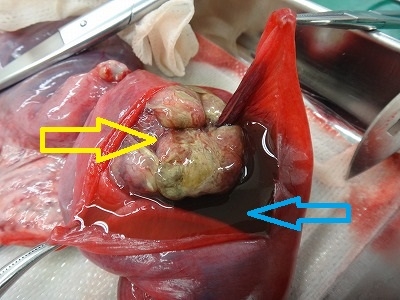
摘出した腫瘍の表側です。
表皮面は広範囲に潰瘍化して、膿性滲出物が付着しています。

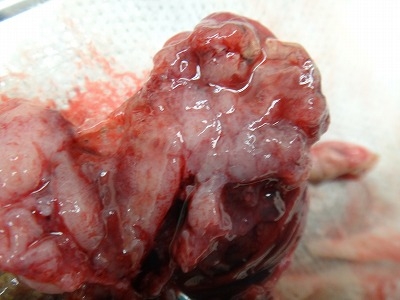
腫瘍裏面(基底部)です。
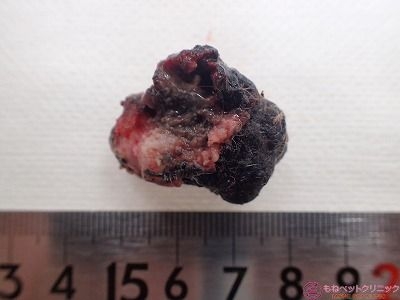
拡大像です。
メラニンが沈着して黒褐色になっている部分が認められます。

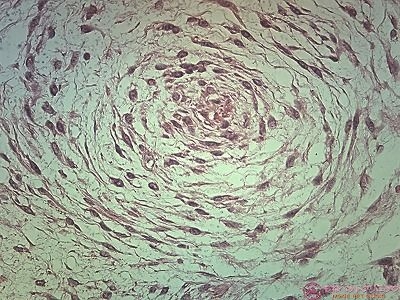
腫瘍の病理所見です。
病理検査の結果は悪性黒色腫でした。
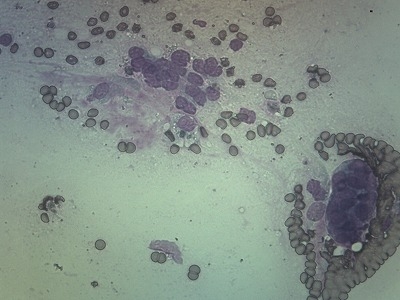
低倍像です。
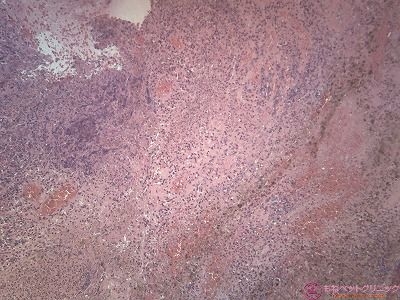
中拡大像です。
異型性を示す類円形・多角形・紡錘形の腫瘍細胞がシート状に配列しています。

下写真2枚は高倍率像です。
腫瘍細胞の細胞質内に少量のメラニン色素(茶褐色の色素)が認められます。
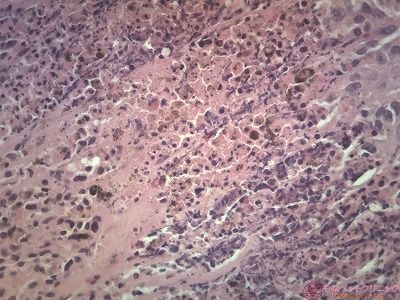
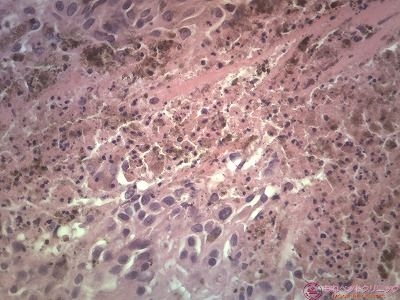
悪性黒色腫は、メラニン産生細胞(メラノサイト)由来の悪性腫瘍です。
過去の文献では、ウサギ190症例の皮膚腫瘍を解析したところ、悪性黒色腫は8例認められています。
また悪性黒色腫のウサギが肺や肝臓への遠隔転移が報告されています。
以上の点から、今後のクリーム君の経過を診ていく必要があります。
クリーム君、お疲れ様でした!

にほんブログ村ランキングにエントリーしています。

宜しかったら、上記バナーをクリックして頂けるとブログ更新の励みとなります。
本日ご紹介しますのは、ウサギの悪性黒色腫です。
以前にもこの悪性黒色腫については、記事(ウサギの悪性黒色腫(Malignant melanoma))を載せています。
興味のある方は、こちらをクリックして下さい。
ミニレッキスのクリーム君(雄、2.9kg 9か月齢)は右耳の付根にかさぶたのような黒い塊が出来たとのことで来院されました。

下写真黄色丸が耳の付根に出来た腫瘤です。


一見して、出血後に生じた痂皮のように見えます。
しかし、黒色を呈する腫瘍(黒色腫、メラノーマ)の可能性を考慮する必要があります。


患部を針生検し、細胞診を行いました。
検査センターの結果は、メラニン色素産生細胞が認められ、悪性黒色腫の可能性も考えられるとのことです。

良性の皮膚メラノーマか悪性黒色腫なのか細胞診では確定ができないこと、もし悪性黒色腫であれば遠隔転移もあり得るのため、腫瘍が小さいうちに外科的摘出を行
うべきか、飼主様と話し合った結果、手術することとなりました。
悪性黒色腫であれば、肺野もしくは腹腔内に、現時点で転移がないかレントゲン撮影を行いました。

肺野の拡大像です。


こちらも同じく肺野の拡大像です。

まだ悪性黒色腫と確定は出来てませんが、腫瘍の全身への転移はありません。
結果、手術を希望されました。
耳介部を付け根から、全切除する方法が理想です。
しかし、技術的に困難な場所(耳介軟骨の処置、止血処置等)であること、切除後のクリーム君の審美的問題を考慮しなくてはなりません。
患部を切除後に術野を半導体レーザー(ラウンドプローブ)を使用して、蒸散することで腫瘍を加熱壊死させる方法を選択させて頂きました。
下写真は全身麻酔下のクリーム君です。

患部周囲を剃毛します。




電気メス(バイポーラ)と硬性メスを交互に使用して、患部周囲を切除していきます。


耳は非常に密に血管が走行しているため、ちょっとメスで血管に触っただけで派手に出血が起こります。

腫瘍の皮膚との接触面(基底部)をバイポーラで剥離します。

腫瘍の基底部は組織が黒変しているのが分かります。

腫瘍はこれで切除出来ました。

続いて術部を半導体レーザーのラウンドプローブで蒸散します。
ラウンドプローブの先端部は700℃の高熱となっています。

術野にプローブをあてているところです。
レーザーを熱源にして金属チップ先端を高熱に加熱し、過熱されたプローブ先端を組織に接触させ、腫瘍組織を気化させます。
体表部5㎜くらいならば無麻酔で蒸散が可能とされています。
以前、ウェルシュコーギーの顔面腫瘍をレーザーで蒸散した記事を載せています。
レーザーに関心のある方はこちらをクリックして下さい。

患部が高熱で炭化していくのがお分かり頂けると思います。


それでもじわじわと出血は認められます。
炭化した組織と出血している血液が混ざって、術野がタール状になっています。

念のため、患部の出血を抑えるため局所止血材(ヘモブロック)を付けます。

手術直後のクリーム君です。

麻酔から覚醒したクリーム君です。


出血は治まり、摘出患部には炭化した組織が瘡蓋の様に張り付いています。
患部の蒸散がうまくいけば、炭化した組織が剥離する頃には新しい皮膚が出来ていると思います。

摘出した腫瘍の表側です。
表皮面は広範囲に潰瘍化して、膿性滲出物が付着しています。

腫瘍裏面(基底部)です。

拡大像です。
メラニンが沈着して黒褐色になっている部分が認められます。

腫瘍の病理所見です。
病理検査の結果は悪性黒色腫でした。
低倍像です。

中拡大像です。
異型性を示す類円形・多角形・紡錘形の腫瘍細胞がシート状に配列しています。

下写真2枚は高倍率像です。
腫瘍細胞の細胞質内に少量のメラニン色素(茶褐色の色素)が認められます。


悪性黒色腫は、メラニン産生細胞(メラノサイト)由来の悪性腫瘍です。
過去の文献では、ウサギ190症例の皮膚腫瘍を解析したところ、悪性黒色腫は8例認められています。
また悪性黒色腫のウサギが肺や肝臓への遠隔転移が報告されています。
以上の点から、今後のクリーム君の経過を診ていく必要があります。
クリーム君、お疲れ様でした!

にほんブログ村ランキングにエントリーしています。

宜しかったら、上記バナーをクリックして頂けるとブログ更新の励みとなります。
投稿者 もねペットクリニック | 記事URL
2019年12月24日 火曜日
ウサギの粘液肉腫
こんにちは 院長の伊藤です。
年の瀬のバタバタで記事の更新が遅れがちになり、失礼しました。
本日ご紹介しますのは、ウサギの粘液肉腫という腫瘍です。
ホーランドロップイヤーのよつば君(12歳1か月齢、雄、体重1.5kg)は左前足に大きな腫瘍が出来て、起立も歩行も満足に出来ない状態です。
実は、よつば君は2年ほど前から当院に受診されており、歯のメンテナンスやエンセファリトゾーンの治療などを受けて頂いてました。
今回の症状の半年ぐらい前に左後肢の趾骨に3㎜ほどの腫瘤が形成され、細胞診を実施したところ、腫瘍の所見は認められないとの検査センターの報告でした。
その後は、左後肢の腫瘤の経過観察をさせて頂いてました。
後肢腫瘤のその後の過形成は治まっていたのですが、3か月前に左前肢の趾骨周辺に腫瘤が出来、あっという間に巨大な腫瘤になりました。
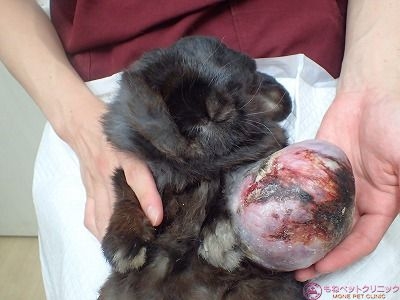
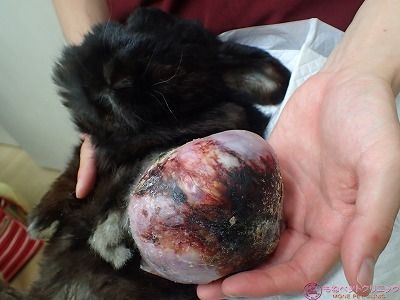
下写真の黄色丸が患部の腫瘤です。
重量があるため、よつば君は左前足を拳上することが出来ません。
3か月間、じわじわと腫瘍が腫大したのでなく、わずか数週間で一挙に巨大化した模様です。
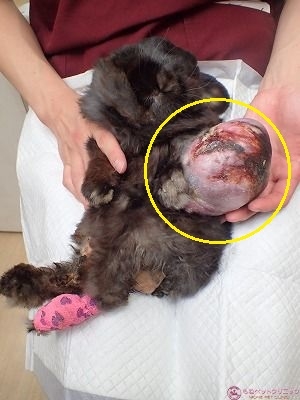
患部を下(左側臥)にしてしか、姿勢を維持できないため床材との干渉で患部皮膚は裂けたり、出血があったりで細菌感染も合併症で起こっています。
また高齢であるが故、腫瘍の成長もそんなに大きくならないだろうという予想は裏切られました。
実質、数週間でこのように患部が大きくなってしまったため、飼主様も手術をすべきか悩まれました。
よつば君は既に年齢は12歳になられており、人間の年齢に換算すれば100歳に達している位の年齢です。
当然のことながら麻酔のリスクは高く、場合によっては、術中に亡くなる可能性も十分あります。
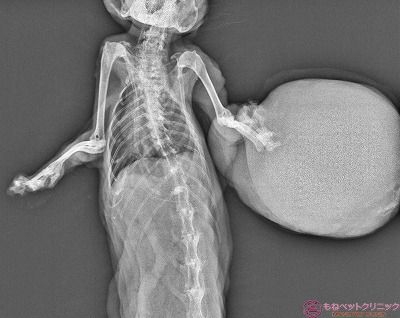
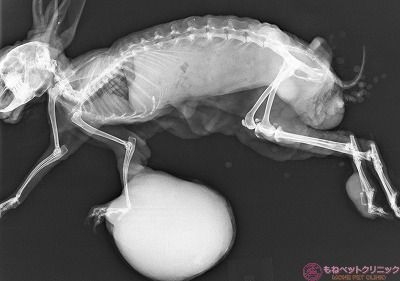
患部のレントゲン撮影を実施しました。
左手根関節(手首にあたる)が曲がったままで腫瘍に固定されている状態です。
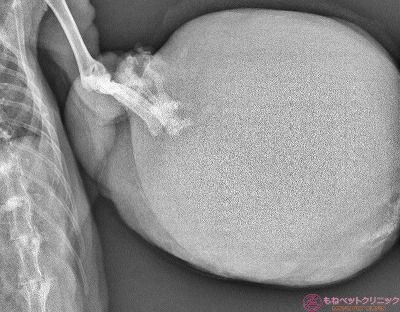
手根関節部の拡大像です。
骨肉腫のように骨を原発として発生した腫瘍ではなさそうです。
側臥状態のレントゲン像です。
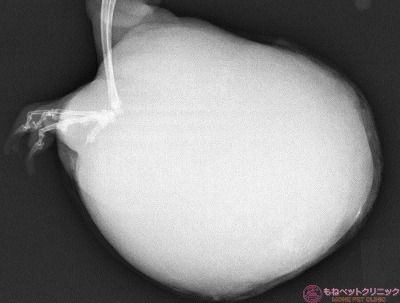
同じく手根関節部の画像です。
腫瘍組織が骨組織内にまで浸潤してないようです。
左側臥の姿勢のまま寝たきりであることが辛そうであり、出来たら何とかしてあげたいという飼主様の意向です。
よくよく悩まれた末の決断で腫瘍を摘出することとなりました。
麻酔のリスクを考えた時に極力短時間で手術を終了させる必要があります。
これだけの大きさの腫瘍ですから、栄養血管も多く走行していることでしょう。
出血量が多ければ、麻酔とは別に術中死亡する可能性も高いです。
正攻法で、皮膚から腫瘍を剥離するにしても広範囲に皮膚を欠損することになりますから、前肢の皮膚を皮弁法などで修復すると長時間の麻酔が必要となり、生還はさらに厳しいでしょう。
色々な角度から検討し、飼主様とも話し合って断脚という結論に達しました。
前肢の断脚は一般的には、肩甲骨切除もしくは肩関節での離断などを選択するのが正当な術式です。
しかしながら、それらの術式を選択すれば長時間の手術となります。
おそらく、よつば君はこれらの手術に耐えられません。
結局、一番短時間で対処できて出血も最小限に留められる前腕骨骨幹部を電気鋸で離断する術式を選択することとしました。
たとえ断脚してでも、よつば君をこの巨大な腫瘍から解放してあげたいとの飼主様の気持ちです。
私としては、短時間で確実に断脚を遂行して、速やかに全身麻酔から覚醒させることに集中します。
血圧が低下しており、術前の採血が出来ないことと点滴のための留置針を入れることも出来ません。
暗闇の中を疾走するような手術になりますが、飼主様にもこの点は十分にご了解を頂きました。
よつば君にイソフルラン単独で麻酔導入を実施します。
すでに麻酔導入から維持麻酔に移行したよつば君です。
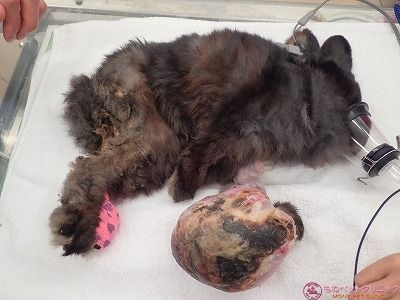
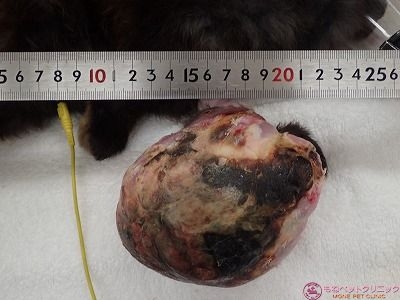
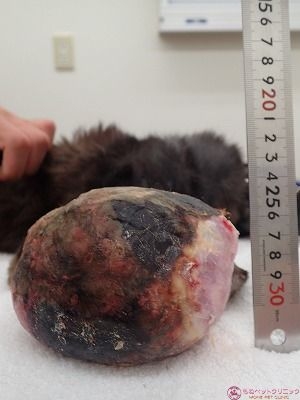
腫瘍の大きさを測定しました。
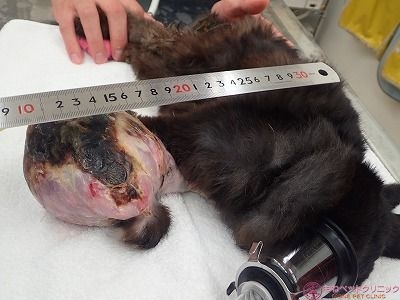
腫瘍の大きさは90×100×140㎜ありました。
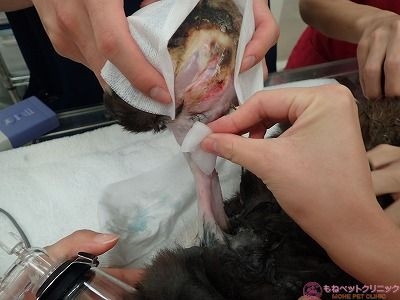
断脚する前腕部の皮膚を消毒します。
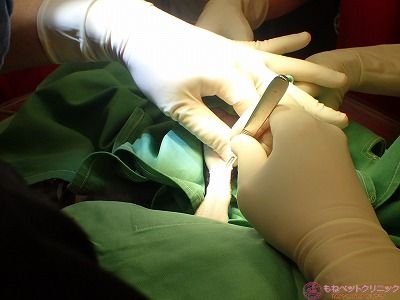
極力、短時間で断脚するよう手際よく切開部の皮膚外周を切皮します。
皮膚の切開が終わったら、筋肉層を離断します。
その際、筋肉層を合成吸収糸で結紮します。
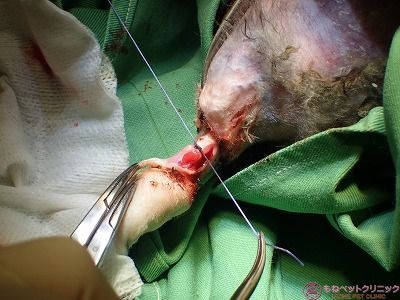
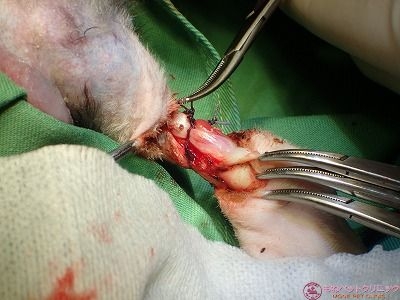
筋肉層を硬性メスで離断します。
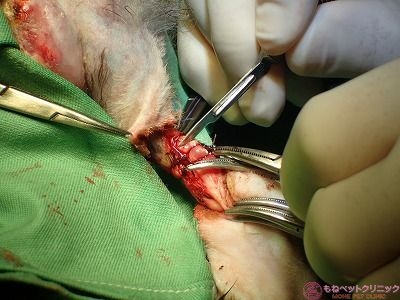
次いで、橈尺骨を電気鋸で離断します。
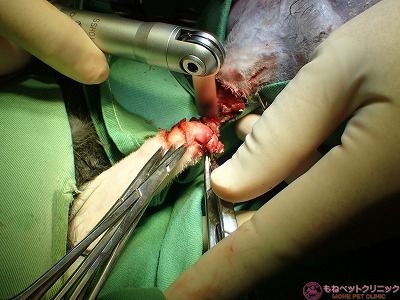
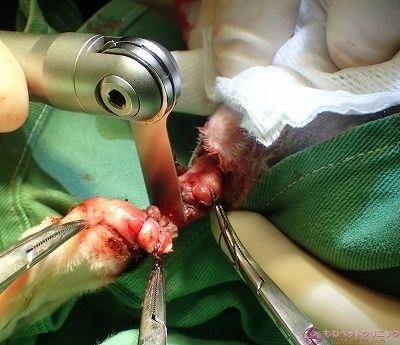
骨剪刃で断端部をトリミングします。
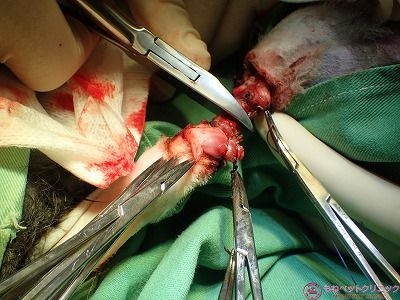
これで断脚は終了です。
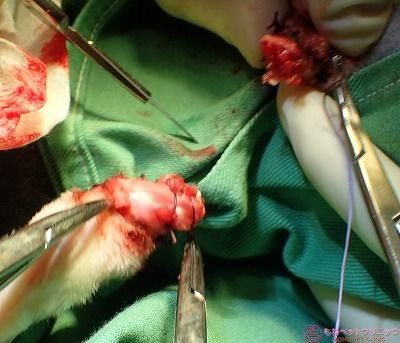
最後に前腕部断端を包み込むように筋肉層で覆って、皮膚縫合をします。
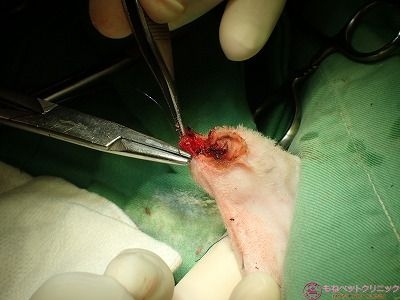
僅かですが出血が認められる部位に吸収性局所止血材(®ヘマブロック)を噴霧します。
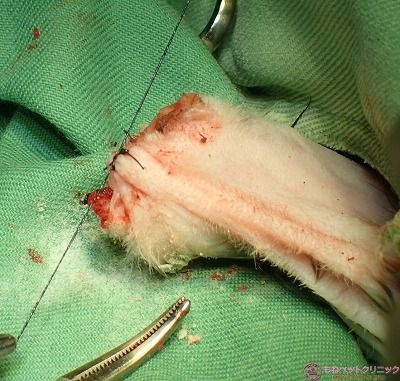
断脚後の縫合した断端部です。
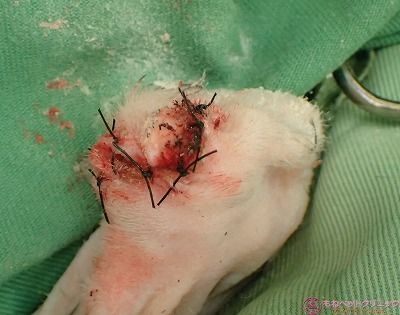
ここまでで15分経過しました。
イソフルランを切り、酸素吸入しています。
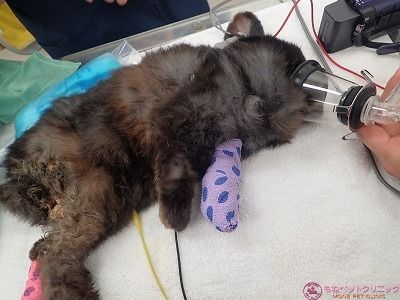
下写真は、全身麻酔から覚醒したよつば君です。
体色が黒色のため、分かりずらいと思いますが眼はパッチリと開いています。
手術から生還出来て良かったと思えた瞬間です。

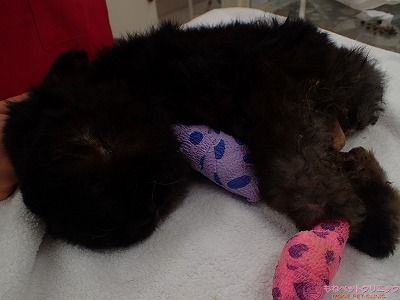
摘出した腫瘍と前腕部です。
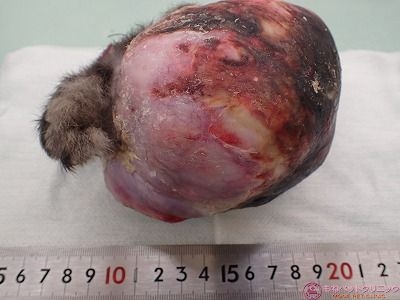
重量を測定したところ510gありました。
手術前のよつば君の体重が1.5㎏ですから、体重の1/3を腫瘍が占めていたことになります。
体を循環する血液の何割かは、この腫瘍に流れ込んでいたでしょうから、術後の貧血、ショックなどの対策を慎重に行う必要があります。

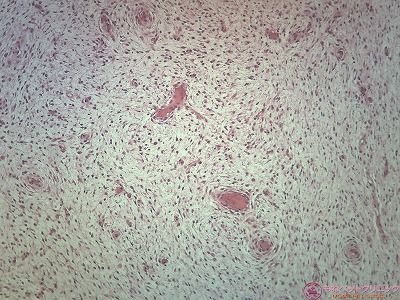
腫瘍の病理所見です。
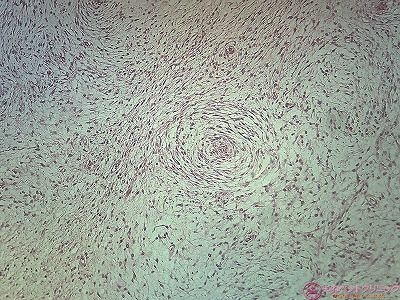
下の2枚は中拡大像です。
異型を示す紡錘形あるいは星状の腫瘍細胞の束状・同心円状の増殖が認められます。
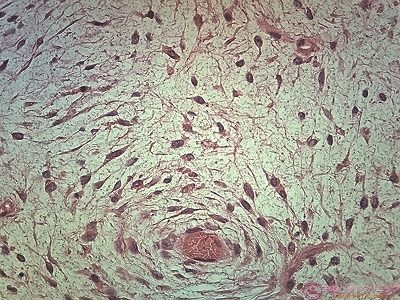
さらに下2枚は高拡大像です。
腫瘍細胞は大小不同を示す類円形ないし長楕円形の淡染核を有します。
また、腫瘍巣内には多量の粘液様物質が貯留しています。
今回の腫瘍は粘液肉腫という病理医からの診断でした。
粘液肉腫は軟部組織肉腫のカテゴリーに属します。
皮膚と皮下組織に多く発生します。
ムチンから成る豊富な細胞外基質を多量に産生する未分化な間葉系細胞から発生する悪性腫瘍です。
よつば君の腫瘍は形態学的に低グレードの悪性腫瘍とのことでした。
術後にチモシーをたべているよつば君です。
術前の全身状態は良好とはいえない状態でしたが、重い左前足を離断して反応が良くなったように思えます。

この後、よつば君は水を20mlほど自ら進んで飲みました。
断脚しているため、自由な動きは出来ませんが、側臥から伏臥姿勢を自ら出来るようです。
この時点で、飼主様に元気なよつば君をお返しできると思っていました。

残念ながら、翌朝よつば君は急逝されました。
飼い主様に面会をして頂くよう連絡していた矢先の事です。
亡くなられた原因を追究すれば、いくつも列挙できると思います。
それらのリスクファクターを覚悟の上の挑戦でした。
とは言え、腫瘍を取り、スッキリしたよつば君を飼主様に何としてもお返ししたかった。
おもりのような腫瘍が取れて僅かの時間であれ、よつば君は開放感を感じてくれたと信じます。
また、そんなよつば君を飼主様に見て頂きたかったです。
私の力が及ばず残念です。
合掌。
にほんブログ村ランキングにエントリーしています。

宜しかったら、上記バナーをクリックして頂けるとブログ更新の励みとなります。
年の瀬のバタバタで記事の更新が遅れがちになり、失礼しました。
本日ご紹介しますのは、ウサギの粘液肉腫という腫瘍です。
ホーランドロップイヤーのよつば君(12歳1か月齢、雄、体重1.5kg)は左前足に大きな腫瘍が出来て、起立も歩行も満足に出来ない状態です。
実は、よつば君は2年ほど前から当院に受診されており、歯のメンテナンスやエンセファリトゾーンの治療などを受けて頂いてました。
今回の症状の半年ぐらい前に左後肢の趾骨に3㎜ほどの腫瘤が形成され、細胞診を実施したところ、腫瘍の所見は認められないとの検査センターの報告でした。
その後は、左後肢の腫瘤の経過観察をさせて頂いてました。
後肢腫瘤のその後の過形成は治まっていたのですが、3か月前に左前肢の趾骨周辺に腫瘤が出来、あっという間に巨大な腫瘤になりました。
下写真の黄色丸が患部の腫瘤です。
重量があるため、よつば君は左前足を拳上することが出来ません。
3か月間、じわじわと腫瘍が腫大したのでなく、わずか数週間で一挙に巨大化した模様です。

患部を下(左側臥)にしてしか、姿勢を維持できないため床材との干渉で患部皮膚は裂けたり、出血があったりで細菌感染も合併症で起こっています。

また高齢であるが故、腫瘍の成長もそんなに大きくならないだろうという予想は裏切られました。
実質、数週間でこのように患部が大きくなってしまったため、飼主様も手術をすべきか悩まれました。
よつば君は既に年齢は12歳になられており、人間の年齢に換算すれば100歳に達している位の年齢です。
当然のことながら麻酔のリスクは高く、場合によっては、術中に亡くなる可能性も十分あります。

患部のレントゲン撮影を実施しました。
左手根関節(手首にあたる)が曲がったままで腫瘍に固定されている状態です。

手根関節部の拡大像です。
骨肉腫のように骨を原発として発生した腫瘍ではなさそうです。

側臥状態のレントゲン像です。

同じく手根関節部の画像です。
腫瘍組織が骨組織内にまで浸潤してないようです。

左側臥の姿勢のまま寝たきりであることが辛そうであり、出来たら何とかしてあげたいという飼主様の意向です。
よくよく悩まれた末の決断で腫瘍を摘出することとなりました。
麻酔のリスクを考えた時に極力短時間で手術を終了させる必要があります。
これだけの大きさの腫瘍ですから、栄養血管も多く走行していることでしょう。
出血量が多ければ、麻酔とは別に術中死亡する可能性も高いです。
正攻法で、皮膚から腫瘍を剥離するにしても広範囲に皮膚を欠損することになりますから、前肢の皮膚を皮弁法などで修復すると長時間の麻酔が必要となり、生還はさらに厳しいでしょう。
色々な角度から検討し、飼主様とも話し合って断脚という結論に達しました。
前肢の断脚は一般的には、肩甲骨切除もしくは肩関節での離断などを選択するのが正当な術式です。
しかしながら、それらの術式を選択すれば長時間の手術となります。
おそらく、よつば君はこれらの手術に耐えられません。
結局、一番短時間で対処できて出血も最小限に留められる前腕骨骨幹部を電気鋸で離断する術式を選択することとしました。
たとえ断脚してでも、よつば君をこの巨大な腫瘍から解放してあげたいとの飼主様の気持ちです。
私としては、短時間で確実に断脚を遂行して、速やかに全身麻酔から覚醒させることに集中します。
血圧が低下しており、術前の採血が出来ないことと点滴のための留置針を入れることも出来ません。
暗闇の中を疾走するような手術になりますが、飼主様にもこの点は十分にご了解を頂きました。
よつば君にイソフルラン単独で麻酔導入を実施します。
すでに麻酔導入から維持麻酔に移行したよつば君です。

腫瘍の大きさを測定しました。

腫瘍の大きさは90×100×140㎜ありました。


断脚する前腕部の皮膚を消毒します。

極力、短時間で断脚するよう手際よく切開部の皮膚外周を切皮します。



皮膚の切開が終わったら、筋肉層を離断します。
その際、筋肉層を合成吸収糸で結紮します。




筋肉層を硬性メスで離断します。

次いで、橈尺骨を電気鋸で離断します。


骨剪刃で断端部をトリミングします。

これで断脚は終了です。

最後に前腕部断端を包み込むように筋肉層で覆って、皮膚縫合をします。

僅かですが出血が認められる部位に吸収性局所止血材(®ヘマブロック)を噴霧します。

断脚後の縫合した断端部です。

ここまでで15分経過しました。
イソフルランを切り、酸素吸入しています。

下写真は、全身麻酔から覚醒したよつば君です。
体色が黒色のため、分かりずらいと思いますが眼はパッチリと開いています。
手術から生還出来て良かったと思えた瞬間です。


摘出した腫瘍と前腕部です。

重量を測定したところ510gありました。
手術前のよつば君の体重が1.5㎏ですから、体重の1/3を腫瘍が占めていたことになります。
体を循環する血液の何割かは、この腫瘍に流れ込んでいたでしょうから、術後の貧血、ショックなどの対策を慎重に行う必要があります。

腫瘍の病理所見です。
下の2枚は中拡大像です。
異型を示す紡錘形あるいは星状の腫瘍細胞の束状・同心円状の増殖が認められます。


さらに下2枚は高拡大像です。
腫瘍細胞は大小不同を示す類円形ないし長楕円形の淡染核を有します。
また、腫瘍巣内には多量の粘液様物質が貯留しています。

今回の腫瘍は粘液肉腫という病理医からの診断でした。
粘液肉腫は軟部組織肉腫のカテゴリーに属します。
皮膚と皮下組織に多く発生します。
ムチンから成る豊富な細胞外基質を多量に産生する未分化な間葉系細胞から発生する悪性腫瘍です。
よつば君の腫瘍は形態学的に低グレードの悪性腫瘍とのことでした。

術後にチモシーをたべているよつば君です。
術前の全身状態は良好とはいえない状態でしたが、重い左前足を離断して反応が良くなったように思えます。

この後、よつば君は水を20mlほど自ら進んで飲みました。
断脚しているため、自由な動きは出来ませんが、側臥から伏臥姿勢を自ら出来るようです。
この時点で、飼主様に元気なよつば君をお返しできると思っていました。

残念ながら、翌朝よつば君は急逝されました。
飼い主様に面会をして頂くよう連絡していた矢先の事です。
亡くなられた原因を追究すれば、いくつも列挙できると思います。
それらのリスクファクターを覚悟の上の挑戦でした。
とは言え、腫瘍を取り、スッキリしたよつば君を飼主様に何としてもお返ししたかった。
おもりのような腫瘍が取れて僅かの時間であれ、よつば君は開放感を感じてくれたと信じます。
また、そんなよつば君を飼主様に見て頂きたかったです。
私の力が及ばず残念です。
合掌。
にほんブログ村ランキングにエントリーしています。

宜しかったら、上記バナーをクリックして頂けるとブログ更新の励みとなります。
投稿者 もねペットクリニック | 記事URL
2018年8月19日 日曜日
ウサギの肺腺癌(子宮腺癌からの転移)
こんにちは 院長の伊藤です。
本日ご紹介しますのは、ウサギの肺腺癌です。
犬猫もそうですが肺の腫瘍は、治療は極めて困難を極めます。
以前もウサギの肺腫瘍という表題で記事を書いております。
ウサギでは珍しい原発巣としての肺腫瘍です。
興味のある方はこちらをクリックして下さい。
ミニウサギのハナちゃん(8歳、避妊済、体重1.6kg)は呼吸が辛そうとのことで来院されました。


このハナちゃんは、今回来院の20か月前に血尿が酷いとのことで診察を受けられています。
子宮疾患(子宮水腫、子宮腺癌)で外科的に卵巣・子宮を全摘出しました。
その時の模様は、ウサギの子宮水腫(その2・著しき高度水腫)という表題で記事を載せてましたので興味のある方はこちらをクリックして下さい。
さて、ハナちゃんですが、20か月前の手術の模様と摘出した子宮の写真を以下に載せます。
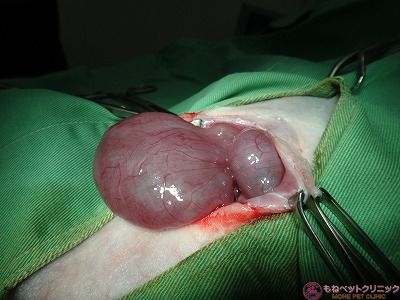
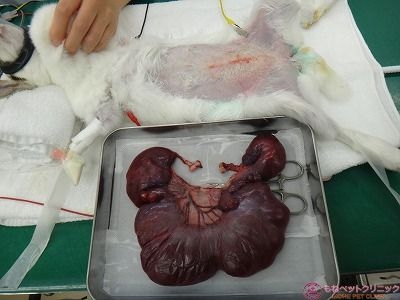
ハナちゃんの腹部が非常に腫れ始めている点と血尿からエコーで子宮を確認したところ、大量の水が子宮内に貯留しているのが判明しました。
子宮内には腫瘤がいくつも存在していることから、速やかに卵巣・子宮摘出を実施しました。
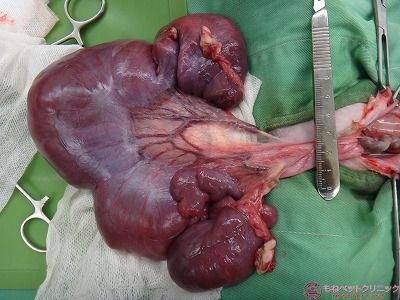
腹部を切開したところ、高度の水腫を呈した子宮が確認できます。
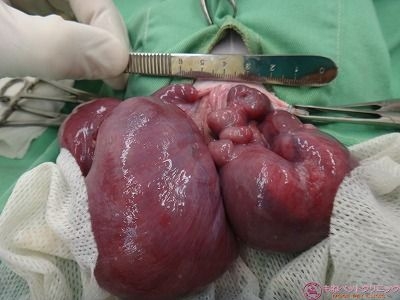
この時、ハナちゃんは全身状態も良好で手術にも十分耐えられる状態でした。
術後の経過もよく、術後4日目に退院して頂きました。
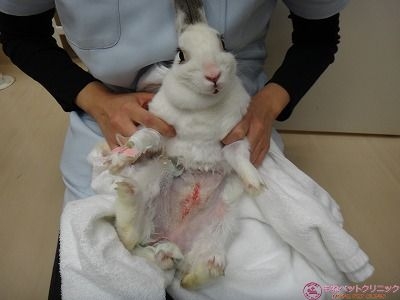
退院時のハナちゃんです。

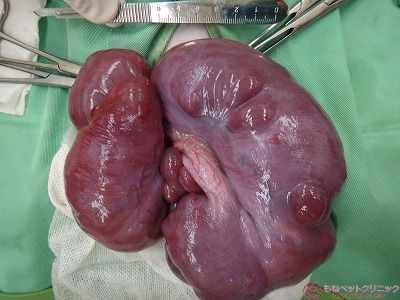
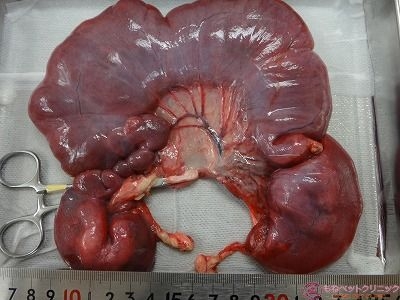
摘出した子宮ですが、切開したところ水(水色矢印)が溜まっています。
また子宮内膜が肥厚して変性壊死を起こしています(黄色矢印)。
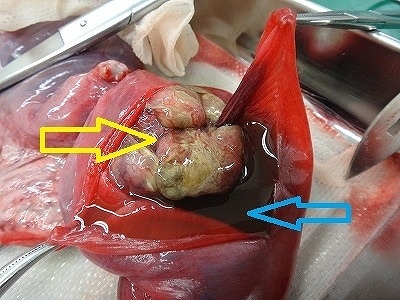
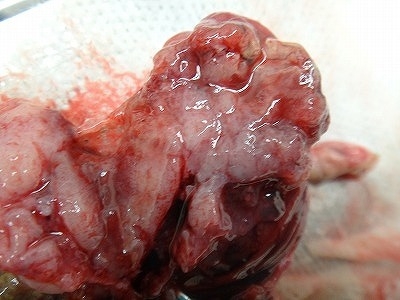
子宮内膜が肥厚している部位を切開した写真です。
これは、のちに子宮腺癌であることが判明しました。
以上のように20か月前は大変な手術を乗り越えたハナちゃんでしたが、現在は呼吸不全にあります。
ウサギの20か月はヒトでは、15年間に匹敵します。
ヒトでも15年間、病気と無縁の方は少ないと思います。
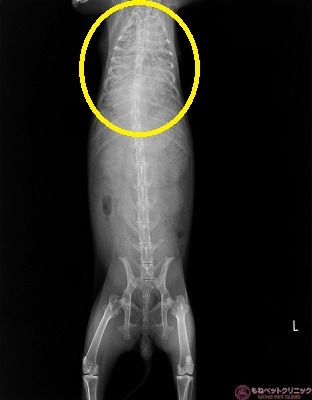
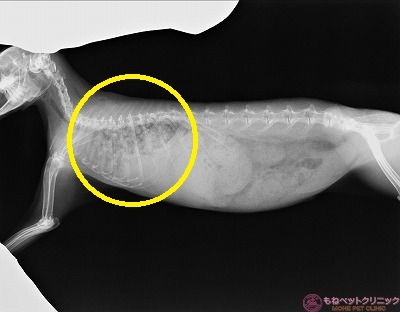
レントゲン撮影を実施しました。
仰向けの画像です。
下写真黄色丸は胸部ですが、すりガラスの様に白くなっています。
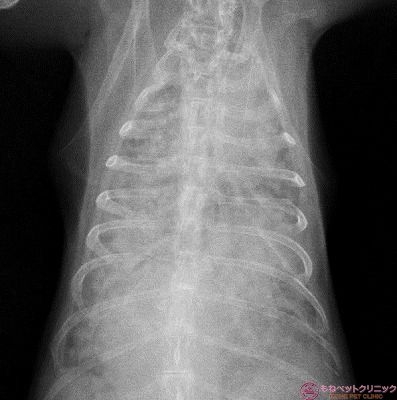
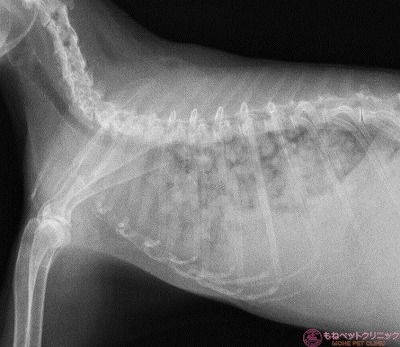
肺野を拡大した写真です。
肺野には白点の粟粒性病変が認められます。
側臥の写真です。
同じく黄色丸が肺野ですが、広範囲にわたる肺病変のため、心臓のシルエットを認識するのが難しいです。
腫瘍による転移性肺疾患の場合は、このような間質パターンを示します。
この状態ですと今後のハナちゃんの経過は思わしくありません。
ウサギの様に胸腔が狭い動物は、突発性の呼吸不全で死亡するケースも多いです。
子宮腺癌の疑いのある事例では、手術前に胸部レントゲン撮影を行います。
20か月前のハナちゃんは特に胸部の異常所見はありませんでした。
今回の様に卵巣・子宮摘出後に長い時間を経て、肺に腫瘍が転移するケースは珍しいと思います。
肺が腫瘍の原発巣という可能性もないとは言えませんが、極めて可能性は低いです。
寧ろ、長い時間を経て少しづつ腫瘍が血中に入り、肺野で増殖したとみるべきでしょう。
今回の事例で私がお伝えしたいのは、子宮腺癌になってから卵巣・子宮全摘出手術を受けても、完全に多臓器への転移はブロックできるとの保証はないということです。
つまりは、1歳までに避妊の手術を受けて頂くのが最善の策と言えると思います。
にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら をクリックして頂けるとブログ更新の励みとなります。
をクリックして頂けるとブログ更新の励みとなります。
本日ご紹介しますのは、ウサギの肺腺癌です。
犬猫もそうですが肺の腫瘍は、治療は極めて困難を極めます。
以前もウサギの肺腫瘍という表題で記事を書いております。
ウサギでは珍しい原発巣としての肺腫瘍です。
興味のある方はこちらをクリックして下さい。
ミニウサギのハナちゃん(8歳、避妊済、体重1.6kg)は呼吸が辛そうとのことで来院されました。


このハナちゃんは、今回来院の20か月前に血尿が酷いとのことで診察を受けられています。
子宮疾患(子宮水腫、子宮腺癌)で外科的に卵巣・子宮を全摘出しました。
その時の模様は、ウサギの子宮水腫(その2・著しき高度水腫)という表題で記事を載せてましたので興味のある方はこちらをクリックして下さい。
さて、ハナちゃんですが、20か月前の手術の模様と摘出した子宮の写真を以下に載せます。
ハナちゃんの腹部が非常に腫れ始めている点と血尿からエコーで子宮を確認したところ、大量の水が子宮内に貯留しているのが判明しました。
子宮内には腫瘤がいくつも存在していることから、速やかに卵巣・子宮摘出を実施しました。
腹部を切開したところ、高度の水腫を呈した子宮が確認できます。




この時、ハナちゃんは全身状態も良好で手術にも十分耐えられる状態でした。


術後の経過もよく、術後4日目に退院して頂きました。

退院時のハナちゃんです。

摘出した子宮ですが、切開したところ水(水色矢印)が溜まっています。
また子宮内膜が肥厚して変性壊死を起こしています(黄色矢印)。

子宮内膜が肥厚している部位を切開した写真です。
これは、のちに子宮腺癌であることが判明しました。

以上のように20か月前は大変な手術を乗り越えたハナちゃんでしたが、現在は呼吸不全にあります。
ウサギの20か月はヒトでは、15年間に匹敵します。
ヒトでも15年間、病気と無縁の方は少ないと思います。
レントゲン撮影を実施しました。
仰向けの画像です。
下写真黄色丸は胸部ですが、すりガラスの様に白くなっています。

肺野を拡大した写真です。
肺野には白点の粟粒性病変が認められます。

側臥の写真です。
同じく黄色丸が肺野ですが、広範囲にわたる肺病変のため、心臓のシルエットを認識するのが難しいです。

腫瘍による転移性肺疾患の場合は、このような間質パターンを示します。

この状態ですと今後のハナちゃんの経過は思わしくありません。
ウサギの様に胸腔が狭い動物は、突発性の呼吸不全で死亡するケースも多いです。
子宮腺癌の疑いのある事例では、手術前に胸部レントゲン撮影を行います。
20か月前のハナちゃんは特に胸部の異常所見はありませんでした。
今回の様に卵巣・子宮摘出後に長い時間を経て、肺に腫瘍が転移するケースは珍しいと思います。
肺が腫瘍の原発巣という可能性もないとは言えませんが、極めて可能性は低いです。
寧ろ、長い時間を経て少しづつ腫瘍が血中に入り、肺野で増殖したとみるべきでしょう。
今回の事例で私がお伝えしたいのは、子宮腺癌になってから卵巣・子宮全摘出手術を受けても、完全に多臓器への転移はブロックできるとの保証はないということです。
つまりは、1歳までに避妊の手術を受けて頂くのが最善の策と言えると思います。
にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら
投稿者 もねペットクリニック | 記事URL
2018年2月15日 木曜日
ウサギの消化器型リンパ腫
こんにちは 院長の伊藤です。
リンパ腫は哺乳類において一般的に認められる疾患です。
ウサギにおける全腫瘍症例中2番目に多い腫瘍と報告されています。
このリンパ腫発生には、レトロウィルスやヘルパスウイルスが関与している報告がありますが、まだ明確にはされていません。
本日はウサギのリンパ腫の中でも消化器に発生したタイプ(消化器型リンパ腫)を述べたいと思います。
日本ウサギのスミレ君(8歳、雄)は最近、元気消失、食欲廃絶とのことで来院されました。

触診しますと腹部に大きな腫瘤を感じました。
早速、レントゲン撮影を実施しました。
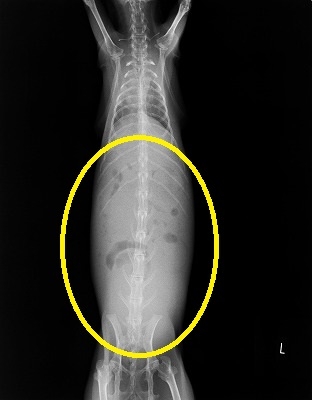
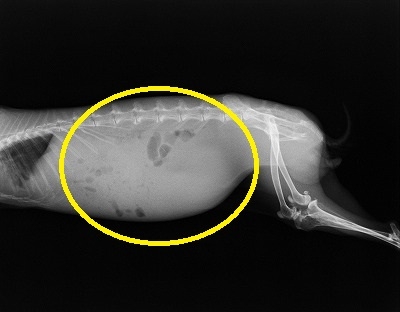
レントゲン写真上でエックス線不透過の不明瞭な領域(黄色丸)が認められます。
腹水も貯留しているようです。
触診上、腹腔内臓器の腫瘤も気になりました。
腫瘤自体は硬い組織で、腫瘍か異物による腸閉塞、膿瘍形成等の可能性が高いと思われました。
飼い主様の了解を頂き、スミレ君の試験的開腹を実施させて頂くこととしました。
スミレ君にイソフルランによる麻酔導入を行い、鎮静化して前腕部に点滴のための留置針を入れます。
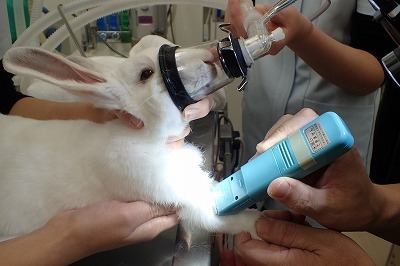
患部の剃毛を行います。
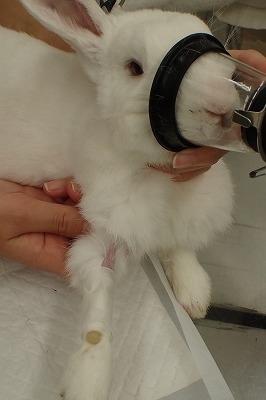
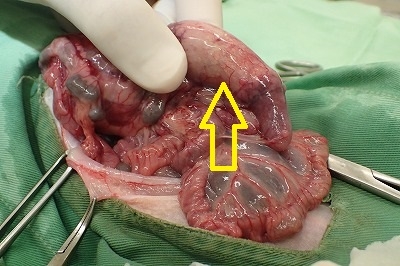
下写真黄色丸は腹腔内の腫瘤です。
非常に大きいのがお分かり頂けると思います。
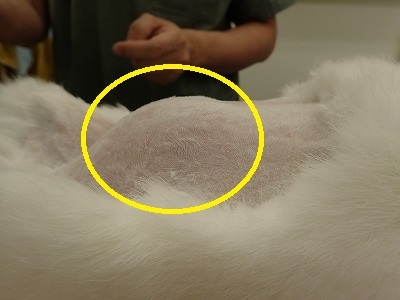
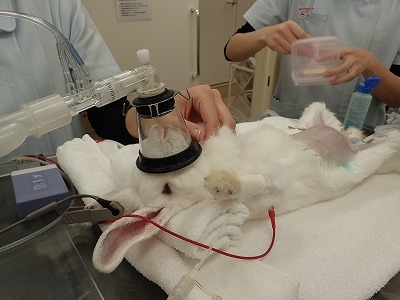
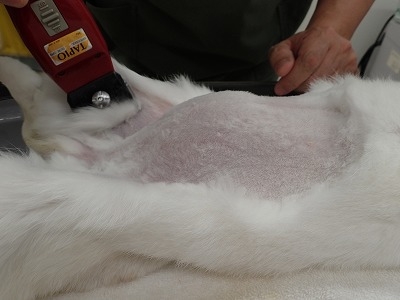
皮膚を切皮し、腹筋を切開しています。
開腹と同時に尿で一杯になった膀胱が認められます。
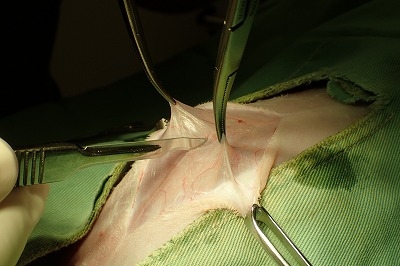
膀胱が腹腔内の探査のために障害となりますので、膀胱の尿を注射器で穿刺吸引します。
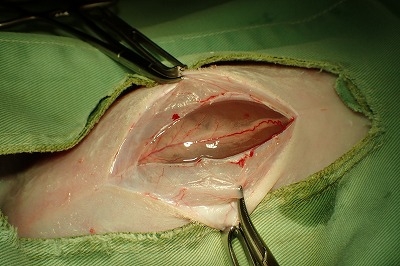
盲腸と小腸の漿膜面には米粒大から小豆大の腫瘤が密生しています。
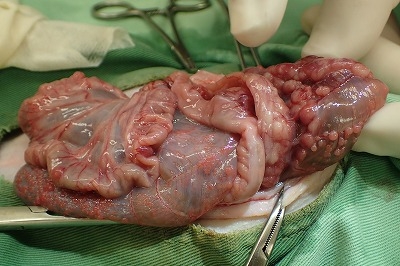
下写真の黄色丸の箇所が一番広く腫瘤が発生している箇所です。
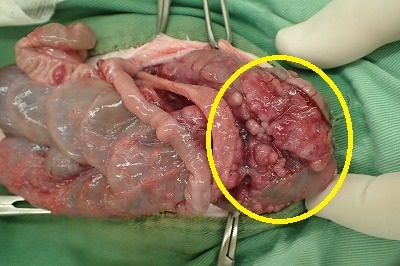
上の写真の拡大像です。
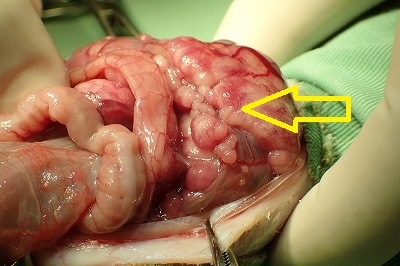
盲腸の漿膜面は充血して広範囲に及ぶ腫瘤が認められます。
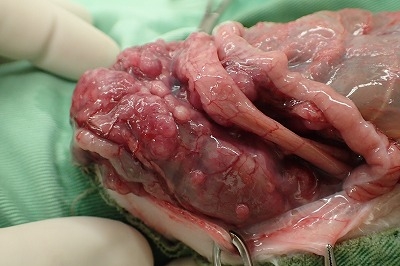
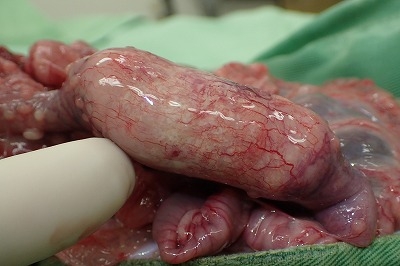
小腸の一部には硬結巣がありました(下写真黄色矢印)。
拡大した写真です。
腸内は膿瘍が形成されており、腸内容物の通過の障害をしています。
残念ながら、今回の様に消化器に広範囲に及ぶ腫瘍であることは明らかで、外科的に切除出来る対象ではありませんでした。
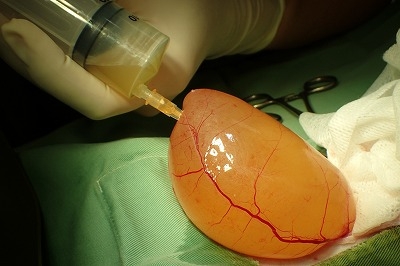
この消化器漿膜面の腫瘤を生検に出します。
病理検査の結果で診断された腫瘍の種類に応じて、内科的療法(化学療法)に変更します。
このまま、スミレ君の腹部を閉腹します。
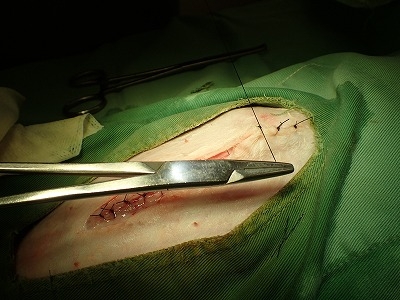
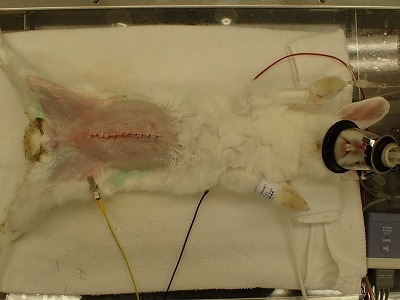
麻酔から覚醒したスミレ君です。

試験的開腹とは腹腔内の異常を確認するために実施しますが、何らかの手を講じることなく閉腹するのは辛いものです。

生検に出した腫瘤の顕微鏡写真(低倍率)です。
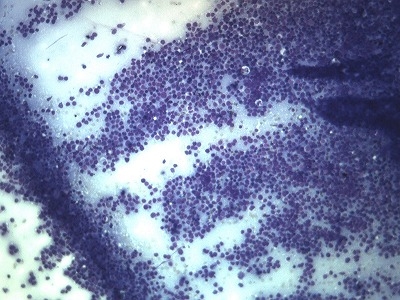
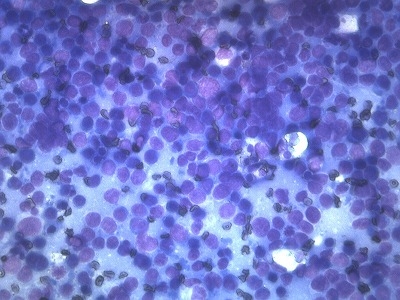
拡大した写真です。
多数の中型から大型の未分化の円形細胞が認められます。
結論として大小不同の核クロマチンの乏しいリンパ球様細胞であり、高グレード(低分化型)のリンパ腫であると判明しました。
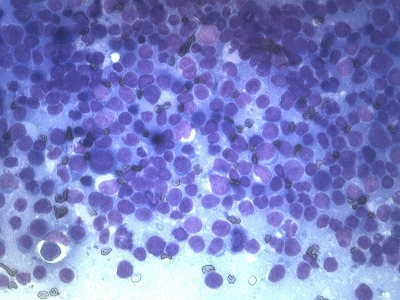
このタイプのリンパ腫は急性症状でステロイドに劇的に反応するとされますが、スミレ君の場合は進行が消化器全般に既に進行していました。
ステロイドの投薬を開始しましたが、残念ながら術後4日目にしてスミレ君は亡くなられました。
非常に残念です。
ウサギのリンパ腫については、確立した治療法は現在存在しません。
犬猫のリンパ腫に準じたロムスチン等の抗がん剤を使用した化学療法が試みられています。
犬猫では抗がん剤の静脈投与による治療が奏効していますが、血管自体が脆弱なウサギにおいては非常に困難です。
結局、経口投薬で治療効果のある抗がん剤の使用となりますので、ロムスチンを利用することが多いです。
一般にウサギのリンパ腫は胸部の前縦隔リンパ節に発生する縦隔型リンパ腫に遭遇することが多いです。
稀に今回の様に消化器型リンパ腫を診ることもありますが、縦隔型のように呼吸不全が主徴であれば分かりやすいのですが、腹腔内の腫瘤で現れる消化器型は発見が遅れることが多いと思います。
定期的な健診を受けて頂き、早期発見できれば幸いに思います。
にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら をクリックして頂けるとブログ更新の励みとなります。
をクリックして頂けるとブログ更新の励みとなります。
リンパ腫は哺乳類において一般的に認められる疾患です。
ウサギにおける全腫瘍症例中2番目に多い腫瘍と報告されています。
このリンパ腫発生には、レトロウィルスやヘルパスウイルスが関与している報告がありますが、まだ明確にはされていません。
本日はウサギのリンパ腫の中でも消化器に発生したタイプ(消化器型リンパ腫)を述べたいと思います。
日本ウサギのスミレ君(8歳、雄)は最近、元気消失、食欲廃絶とのことで来院されました。

触診しますと腹部に大きな腫瘤を感じました。
早速、レントゲン撮影を実施しました。


レントゲン写真上でエックス線不透過の不明瞭な領域(黄色丸)が認められます。
腹水も貯留しているようです。
触診上、腹腔内臓器の腫瘤も気になりました。
腫瘤自体は硬い組織で、腫瘍か異物による腸閉塞、膿瘍形成等の可能性が高いと思われました。
飼い主様の了解を頂き、スミレ君の試験的開腹を実施させて頂くこととしました。
スミレ君にイソフルランによる麻酔導入を行い、鎮静化して前腕部に点滴のための留置針を入れます。


患部の剃毛を行います。

下写真黄色丸は腹腔内の腫瘤です。
非常に大きいのがお分かり頂けると思います。


皮膚を切皮し、腹筋を切開しています。

開腹と同時に尿で一杯になった膀胱が認められます。

膀胱が腹腔内の探査のために障害となりますので、膀胱の尿を注射器で穿刺吸引します。

盲腸と小腸の漿膜面には米粒大から小豆大の腫瘤が密生しています。

下写真の黄色丸の箇所が一番広く腫瘤が発生している箇所です。

上の写真の拡大像です。

盲腸の漿膜面は充血して広範囲に及ぶ腫瘤が認められます。

小腸の一部には硬結巣がありました(下写真黄色矢印)。

拡大した写真です。
腸内は膿瘍が形成されており、腸内容物の通過の障害をしています。

残念ながら、今回の様に消化器に広範囲に及ぶ腫瘍であることは明らかで、外科的に切除出来る対象ではありませんでした。
この消化器漿膜面の腫瘤を生検に出します。
病理検査の結果で診断された腫瘍の種類に応じて、内科的療法(化学療法)に変更します。
このまま、スミレ君の腹部を閉腹します。


麻酔から覚醒したスミレ君です。

試験的開腹とは腹腔内の異常を確認するために実施しますが、何らかの手を講じることなく閉腹するのは辛いものです。

生検に出した腫瘤の顕微鏡写真(低倍率)です。

拡大した写真です。
多数の中型から大型の未分化の円形細胞が認められます。

結論として大小不同の核クロマチンの乏しいリンパ球様細胞であり、高グレード(低分化型)のリンパ腫であると判明しました。

このタイプのリンパ腫は急性症状でステロイドに劇的に反応するとされますが、スミレ君の場合は進行が消化器全般に既に進行していました。
ステロイドの投薬を開始しましたが、残念ながら術後4日目にしてスミレ君は亡くなられました。
非常に残念です。
ウサギのリンパ腫については、確立した治療法は現在存在しません。
犬猫のリンパ腫に準じたロムスチン等の抗がん剤を使用した化学療法が試みられています。
犬猫では抗がん剤の静脈投与による治療が奏効していますが、血管自体が脆弱なウサギにおいては非常に困難です。
結局、経口投薬で治療効果のある抗がん剤の使用となりますので、ロムスチンを利用することが多いです。
一般にウサギのリンパ腫は胸部の前縦隔リンパ節に発生する縦隔型リンパ腫に遭遇することが多いです。
稀に今回の様に消化器型リンパ腫を診ることもありますが、縦隔型のように呼吸不全が主徴であれば分かりやすいのですが、腹腔内の腫瘤で現れる消化器型は発見が遅れることが多いと思います。
定期的な健診を受けて頂き、早期発見できれば幸いに思います。
にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら
投稿者 もねペットクリニック | 記事URL
2016年4月21日 木曜日
ウサギの子宮水腫(その2・著しき高度水腫)
こんにちは 院長の伊藤です。
この時期は動物病院は繁忙期になります。
狂犬病ワクチン接種やフィラリア予防等などで飼主の皆様には、長時間御待ち頂きご迷惑をおかけしてます。
私自身も連日の手術でブログを更新することが出来ずにいます。
読者の皆様にしばらく新作をお届けできなくてすみませんでした。
本日、やっと載せることが出来ます。
ご紹介させて頂きますのはウサギの子宮水腫です。
かなり進行して、よくこれだけのものが腹腔に納まっていたなという高度の子宮水腫です。
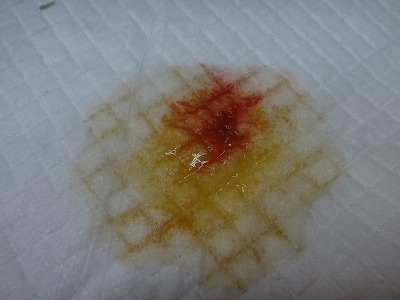
ミニウサギのハナちゃん(雌、7歳)は突然、倒れるとのことで来院されました。

診察中、陰部から出血が認められた(下写真)ので子宮疾患を疑いました。
まずはエコーで腹部をチェックします。
下のエコー写真で、黄色矢印は子宮の中に水が貯留しているのを示します。
加えて黄色丸は子宮内の腫瘤を示します。
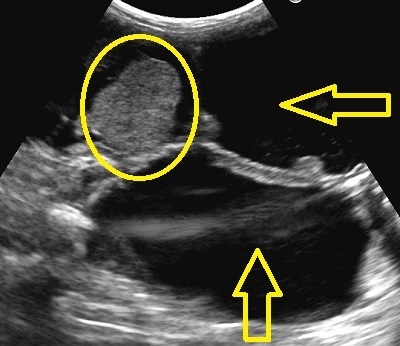
いずれにせよ、ハナちゃんは子宮疾患、特に高度の子宮水腫に罹患してます。
かなり子宮が腫れているため、血流の循環障害で失神が起きたのかもしれません。
手術に耐えられるか、血液検査(下写真)を実施して問題なかったので外科的に卵巣子宮を摘出することとしました。
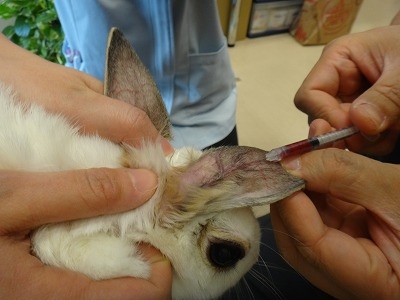
いつも通り、橈側皮静脈に点滴用の留置針を入れます。
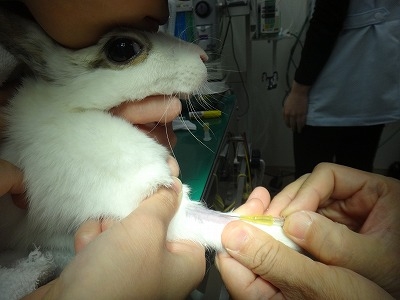
腹部が腫大しているため、あまり全身状態は良好とは言えません。
麻酔前投薬としてメデトミジン・ケタラールを投薬し、その後イソフルランで維持麻酔します。
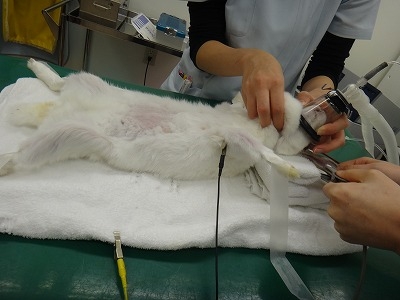
麻酔が安定してきましたので、早速手術に移ります。
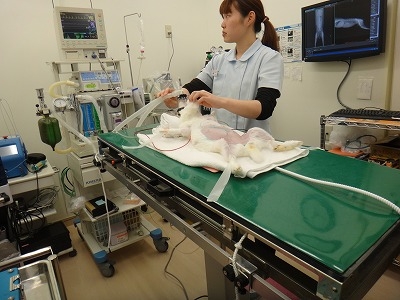
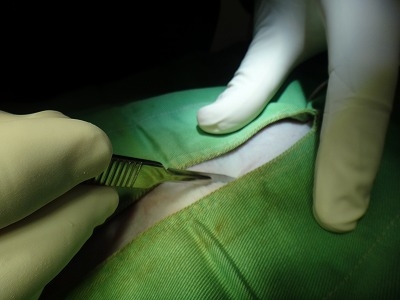
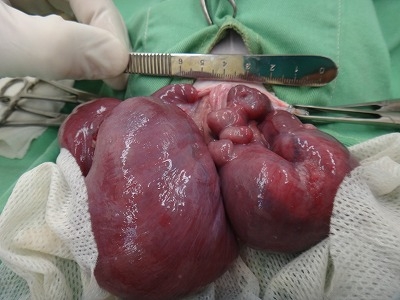
腹筋を切開したところで大きな子宮が顔を表しました。
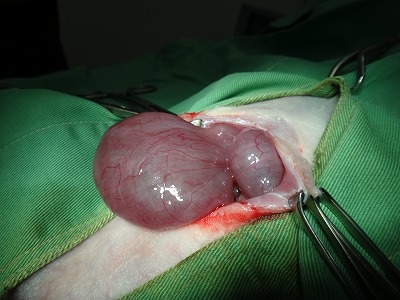
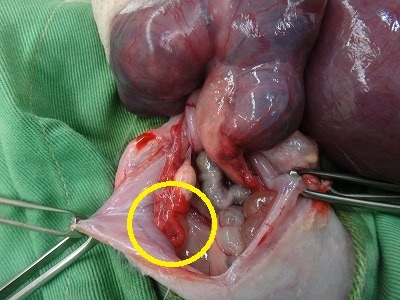
卵巣動静脈(下写真黄色丸)をいつものごとくバイクランプでシーリングします。
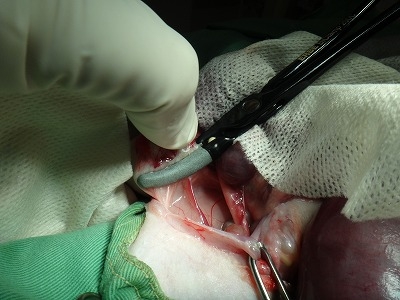
シーリングした卵巣動静脈は縫合糸で結紮することなく、メスで離断でき出血はありません。
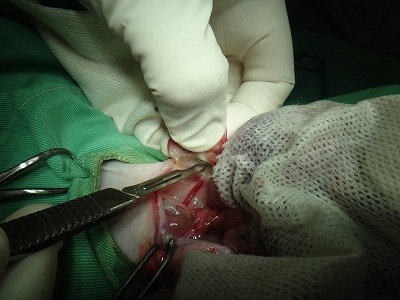
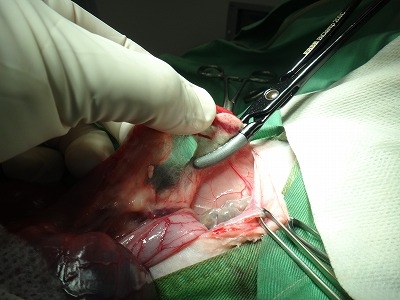
両側の卵巣を離断して、子宮角から子宮体までを体外に出したところです。
子宮自体がすでにうっ血色を呈しています。
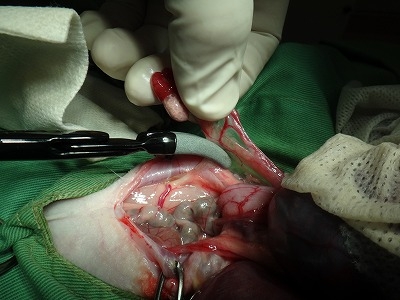
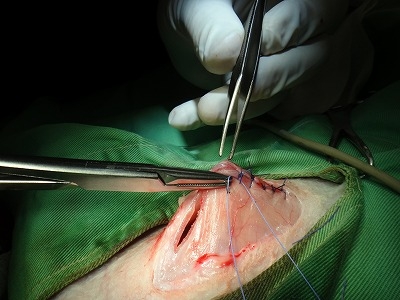
ついに子宮頚部を縫合糸で結紮してメスで離断します。
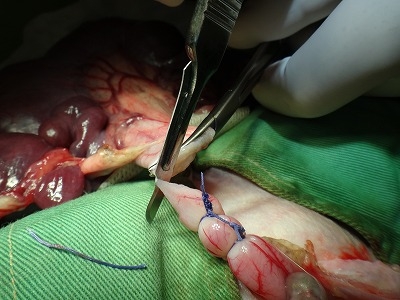
腹筋・皮膚を縫合して、手術は終了です。
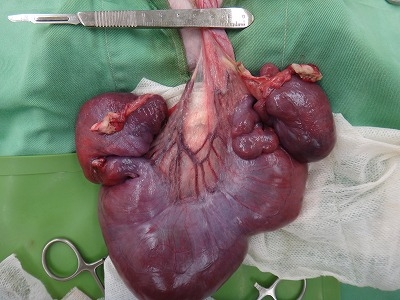
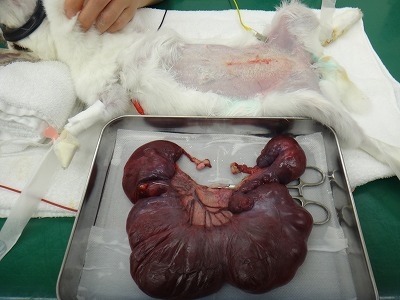
摘出した子宮とハナちゃんを並べて比較しました。
ハナちゃんの体重が1.5kgで子宮の重さは250gでした。
いかに子宮水腫が大きいものであるか、お分かり頂けると思います。
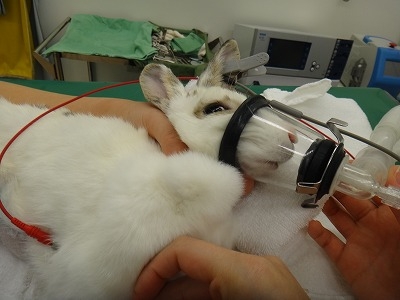
イソフルランを切りますと、ハナちゃんはほどなく覚醒を始めました。
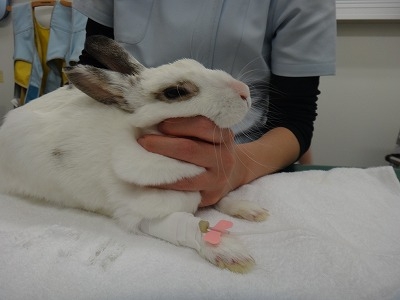
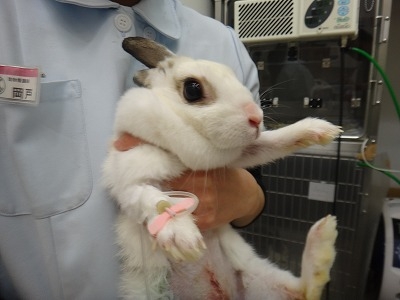
覚醒直後のハナちゃんです。
お腹がかなりスッキリしましたね。
ただあれだけの大きな子宮水腫ということは、循環血流量も一挙に減少することを意味しますので、これからが要注意です。
ショック死することもあり得ます。

術後3時間のハナちゃんです。
活動性も出て来ました。
さて摘出した子宮です。

子宮角の内容は血漿を主体とした血液成分から構成されてます(下写真青矢印)。
そして変性壊死した子宮内膜が膨隆(下写真黄色矢印)しています。
一部、子宮内膜に腺癌も認められました。
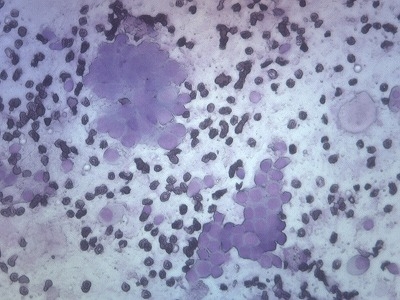
病変部をスタンプ染色しました。
子宮内膜の腫瘍細胞が認められます。
子宮内膜細胞がすでに壊死・融解を起こしてます。
ハナちゃんは術後5日目に退院して頂きました。
食欲も十分あり、排便排尿も問題ありません。
我々に対する威嚇・攻撃性も出て来ました。
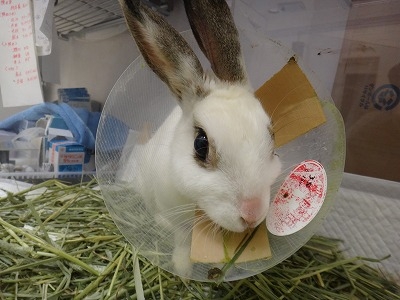
退院当日のハナちゃんです。
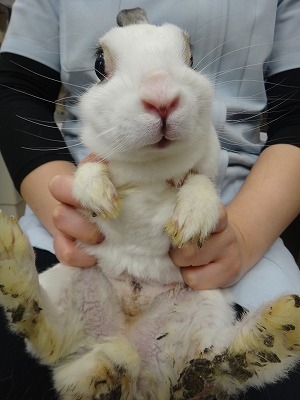
退院10日後に抜糸のため、来院されたハナちゃんです。
傷口も綺麗に癒合してます。

元気に回復されて、ハナちゃん本当に良かったです。
多くの子宮水腫摘出手術を経験してきましたが、今回はトップクラスの子宮腫大でした。
最後に雌のウサギはシニア世代になると今回の様に産科疾患が多発します。
1歳までに避妊手術を受けられることをお奨めします。
ハナちゃん、お疲れ様でした!

にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら をクリックして頂けるとブログ更新の励みとなります。
をクリックして頂けるとブログ更新の励みとなります。
この時期は動物病院は繁忙期になります。
狂犬病ワクチン接種やフィラリア予防等などで飼主の皆様には、長時間御待ち頂きご迷惑をおかけしてます。
私自身も連日の手術でブログを更新することが出来ずにいます。
読者の皆様にしばらく新作をお届けできなくてすみませんでした。
本日、やっと載せることが出来ます。
ご紹介させて頂きますのはウサギの子宮水腫です。
かなり進行して、よくこれだけのものが腹腔に納まっていたなという高度の子宮水腫です。
ミニウサギのハナちゃん(雌、7歳)は突然、倒れるとのことで来院されました。

診察中、陰部から出血が認められた(下写真)ので子宮疾患を疑いました。

まずはエコーで腹部をチェックします。
下のエコー写真で、黄色矢印は子宮の中に水が貯留しているのを示します。
加えて黄色丸は子宮内の腫瘤を示します。

いずれにせよ、ハナちゃんは子宮疾患、特に高度の子宮水腫に罹患してます。
かなり子宮が腫れているため、血流の循環障害で失神が起きたのかもしれません。
手術に耐えられるか、血液検査(下写真)を実施して問題なかったので外科的に卵巣子宮を摘出することとしました。

いつも通り、橈側皮静脈に点滴用の留置針を入れます。

腹部が腫大しているため、あまり全身状態は良好とは言えません。

麻酔前投薬としてメデトミジン・ケタラールを投薬し、その後イソフルランで維持麻酔します。

麻酔が安定してきましたので、早速手術に移ります。


腹筋を切開したところで大きな子宮が顔を表しました。


卵巣動静脈(下写真黄色丸)をいつものごとくバイクランプでシーリングします。



シーリングした卵巣動静脈は縫合糸で結紮することなく、メスで離断でき出血はありません。


両側の卵巣を離断して、子宮角から子宮体までを体外に出したところです。
子宮自体がすでにうっ血色を呈しています。

ついに子宮頚部を縫合糸で結紮してメスで離断します。

腹筋・皮膚を縫合して、手術は終了です。

摘出した子宮とハナちゃんを並べて比較しました。
ハナちゃんの体重が1.5kgで子宮の重さは250gでした。
いかに子宮水腫が大きいものであるか、お分かり頂けると思います。

イソフルランを切りますと、ハナちゃんはほどなく覚醒を始めました。

覚醒直後のハナちゃんです。
お腹がかなりスッキリしましたね。
ただあれだけの大きな子宮水腫ということは、循環血流量も一挙に減少することを意味しますので、これからが要注意です。
ショック死することもあり得ます。

術後3時間のハナちゃんです。
活動性も出て来ました。


さて摘出した子宮です。

子宮角の内容は血漿を主体とした血液成分から構成されてます(下写真青矢印)。
そして変性壊死した子宮内膜が膨隆(下写真黄色矢印)しています。

一部、子宮内膜に腺癌も認められました。

病変部をスタンプ染色しました。
子宮内膜の腫瘍細胞が認められます。

子宮内膜細胞がすでに壊死・融解を起こしてます。

ハナちゃんは術後5日目に退院して頂きました。
食欲も十分あり、排便排尿も問題ありません。
我々に対する威嚇・攻撃性も出て来ました。
退院当日のハナちゃんです。

退院10日後に抜糸のため、来院されたハナちゃんです。
傷口も綺麗に癒合してます。


元気に回復されて、ハナちゃん本当に良かったです。
多くの子宮水腫摘出手術を経験してきましたが、今回はトップクラスの子宮腫大でした。
最後に雌のウサギはシニア世代になると今回の様に産科疾患が多発します。
1歳までに避妊手術を受けられることをお奨めします。
ハナちゃん、お疲れ様でした!

にほんブログ村ランキングにエントリーしています。

宜しかったら、こちら
投稿者 もねペットクリニック | 記事URL